脳神経外科
概要・診療方針
診療は4名の脳神経外科専門医と信州大学脳神経外科からの派遣医師で行っています。外来診療は月・火・木・金曜日は二診体制で再診・初診の患者さんの診察にあたっていますが、緊急手術などのため1名の医師で診療する場合もあります。水曜日と土曜日(第2、3、5週土曜日は休日)は一診で行っています。入院患者さんは、平均40名で、重症病棟(ICU,HCU,救急病棟)、一般病棟(中央棟2階病棟)およびリハビリ病棟(西3階病棟)へ分かれて入院しています。これは、患者さんの状態により最適な治療を行うためです。可能であれば数年後には脳卒中専用病棟(SCU)を開設し、脳卒中の患者さんを集中的に治療したいと考えています。「地域に根ざし、世界に通じる高度先進医療」、「脳の病気の予防から在宅医療まで」を目標として診療を行っています。長野市南部・東信およびその近隣地域の基幹病院として、急性疾患である脳卒中や頭部外傷の治療から脳腫瘍などの特殊な疾患の治療まで診療にあたっています。また頭痛のような誰でも経験する病気も頭痛専門医などが専門的に診療しています。診療機器はCT3台、MRI2台(3テスラと1.5テスラMRI)、血管撮影装置1台、手術用顕微鏡2台などを備えています。脳腫瘍摘出術のような難度の高い手術においては術中蛍光腫瘍診断装置(腫瘍が赤く輝く装置)や腫瘍部位がわかる術中ナビゲーション手術法など高度先進医療の機材を使用して機能を温存した手術を実践しています。また、信州大学脳神経外科との連携・協力体制も充実していますので、安心して当科を受診してください。
脳卒中治療を主体とした診療内容
脳卒中とは脳血管障害のことです。脳の動脈が突然に切れ、詰り、あるいは破裂する疾患です。脳卒中は癌、心臓病、肺炎の次に死亡率が高く、また死亡は免れても後遺症のために寝たきりになりやすい怖い、怖い病気です。当院における脳卒中治療の特徴は次の4つです。
1. 超早期の脳卒中治療
脳卒中の治療はスピードが命です。地域の消防機関(篠ノ井消防署)と連携し「篠ノ井総合病院ドクターカー」が平成23年6月より運用開始されました。患者さんの発症現場に病院医師、看護師が救急救命士と共にドクターカーで急行し現場で治療を開始することもあります。脳梗塞発症から4.5時間以内に投与可能な血栓溶解療法(tPA静注療法)を積極的に行っています。近年はtPA静注療法で血栓が溶けなかった症例やtPA静注療法ができなかった症例へ脳血管内手術(血栓回収術)も当科で行っています。
2. 脳卒中治療はチーム医療
当科の脳卒中治療は入院時より、脳卒中専門医師、脳卒中専門看護師、リハビリ療法士および医療相談員などによるチーム医療で行います。このような職種の垣根を超えた脳卒中専門チームをストロークユニットと呼びます。毎週、水曜日にチームカンファランスを開き、患者さんの治療方針を検討しています。当院には長野県では3名しか認定されていない脳卒中リハビリテーション認定看護師のうち、1名が勤務しており、看護・リハビリを含めた充実した脳卒中治療を行っています。
3. 脳ドックによる脳卒中の予防
脳卒中専門医などによりクモ膜下出血の原因となる脳動脈瘤の早期発見や脳梗塞の原因となる頚部内頚動脈狭窄症などの診断を行います。毎週、水曜日、木曜日、金曜日の午後3時より行っています。受付は篠ノ井総合病院健康管理センターで行っています。
4. 訪問看護ステーションによる在宅療養患者さんの支援
私たちは脳卒中の患者さんが後遺症を残さず社会復帰できるように、日々努力しています。しかし、残念ながら麻痺などが残り日常生活に不自由を強いられる患者さんもいます。そのような方々を少しでも援助するために、訪問看護ステーションのスタッフと訪問診療を行っています。予後不良な病気である悪性脳腫瘍の患者さんには、ご本人や家族の皆様が最後の充実した時を過ごせるように在宅終末期治療も積極的に行っています。
5.最後に
当科は地域の救急隊や開業の先生方との連携を密にして診療を行っています。脳卒中の人(意識障害、麻痺症状など)に遭遇した時には、すぐに最寄りの救急隊に連絡してください。救急車が患者さんを当院救急救命センターに速やかに搬送してくれます。脳卒中が心配な方はかかりつけの先生に相談してください。その先生の紹介状を御持参いただければ、速やかに脳卒中の精密検査を行います。診断、治療が終了すれば、紹介して頂いた先生に引き続きの診療をお願いしています。
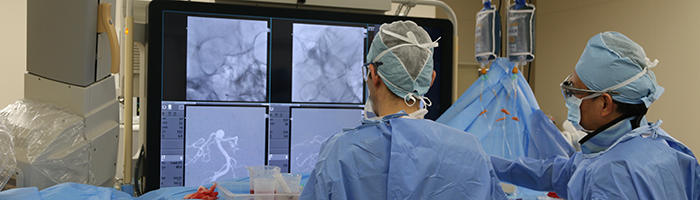
脳血管内治療
タイトルをクリックすると詳細が開きます
脳血管内治療とは
脳血管内治療とは、脳の病気に対して皮膚を切ったり頭蓋骨を開けたりすることなく、血管の中からアプローチする新しい手術法です。血管の中に極微細なカテーテル(細い管)を入れ、これを頭蓋内・頸部血管まで進め、脳の血管障害や頚動脈病変を血管の中から治療します。この技術により、脳神経外科領域において頭を開けたり頚を切ったりすることなく治療が出来るようになり、より侵襲(手術による身体への負担)の低い治療が可能となりました。脳血管内治療は1970年代に始まり、カテーテルなど様々な医療機器の目覚ましい進歩により、1990年代には欧米で積極的に行われるようになりました。2000年代に入ると、臨床研究等によって従来の開頭手術と同等もしくはより良い成績が報告され、日本でも積極的に行われるようになりました。近年では症例にもよりますが開頭手術や直達手術にかわる第一選択の治療として扱われています。
対象疾患
メリット
設備
医師紹介
宮下 俊彦 (みやした としひこ)
1982(昭和57)年卒
| 役職 | 統括院長、医療情報管理室長、医師・看護師確保対策室長 |
|---|---|
| 資格 | 日本脳神経外科学会専門医 日本脳卒中学会専門医 |
| 専門分野 | 頭痛、めまい、脳梗塞、脳出血、頭部外傷など |
村田 貴弘 (むらた たかひろ)
1998(平成10)年卒
| 役職 | 副院長、地域医療部長、脳神経外科統括部長、救急科・集中治療科部長 脳卒中センター長、医療安全管理室長 |
|---|---|
| 資格 | 日本脳神経外科学会専門医 日本救急医学会救急科専門医 日本脳神経血管内治療学会専門医 日本脳卒中学会専門医 日本脳卒中の外科学会技術指導医 信州大学医学部臨床教授 長野県DMAT隊員 |
| 専門分野 | 脳血管障害、神経救急疾患 |
黒岩 正文 (くろいわ まさふみ)
2005(平成17)年卒
| 役職 | 脳神経外科部長 |
|---|---|
| 資格 | 日本脳神経外科学会専門医 日本脳神経血管内治療学会専門医 日本脳卒中学会専門医・指導医 日本脳卒中の外科学会技術認定医 |
| 専門分野 |
上條 隆昭(かみじょう たかあき)
2010(平成22)年卒
| 役職 | 脳神経外科副部長 |
|---|---|
| 資格 | 日本脳神経外科学会専門医・指導医 日本脳神経血管内治療学会専門医 |
| 専門分野 |
外間 政信 (ほかま まさのぶ)
1979(昭和54)年卒
| 役職 | 脳神経外科顧問、地域医療部顧問 |
|---|---|
| 資格 | 日本脳神経外科学会専門医 日本脳卒中学会専門医 日本プライマリ・ケア連合学会認定医 |
| 専門分野 | 脳卒中、脳腫瘍、在宅医療、脳ドック |
担当医表
| 脳神経外科 | 月 | 火 | 水 | 木 | 金 | 土 |
| Ⅰ | 宮下 | 外間 | 村田 | 宮下 | 外間 | |
| Ⅱ | 村田 | 黒岩 |
※Ⅱ診の火・木は新患対象です
日本脳神経外科学会データベース研究事業
現在、当院では、「日本脳神経外科学会データベース研究事業(Japan Neurosurgical Database:JND) 」に協力しています。詳しくはこちらをご覧ください
脳神経外科を受診・入院された方へ
南長野医療センター篠ノ井総合病院では、脳神経外科を受診、入院された患者さんの画像および検査データを医学進歩のための研究に使用させていただいております。
学会発表や学術論文発表などをする際には個人情報は一切使用せず、個人情報は匿名化(名前や住所が特定できないようにすること)しています。
臨床研究・疫学研究につきましては、詳しくはこちらもご覧下さい。
脳神経外科統括部長 村田貴弘