泌尿器科
特色
泌尿器科は、尿路(腎臓、尿管、膀胱、尿道)と男性生殖器(前立腺や精巣など)の疾患を扱いますが、蛋白尿や腎不全などの内科治療主体の腎臓疾患や透析の治療は腎臓内科が担当になります。
泌尿器科の病気はひととおり診療していますが、当科で力を入れている分野は、尿路結石、腎癌、腎盂・尿管癌に対する腹腔鏡手術、女性泌尿器科、不妊症、排尿障害、などです。現在の医療は専門化、細分化が進んでおり、診断、治療に必要な機器が一つの病院ですべて整っているところはまずありません。ロボット手術は設備がなく、ご希望の患者さんには設備のある病院に紹介をしています。近隣の病院の泌尿器科と連携して、お互いの得意分野を活かした最適な治療が受けられるようにと考えています。
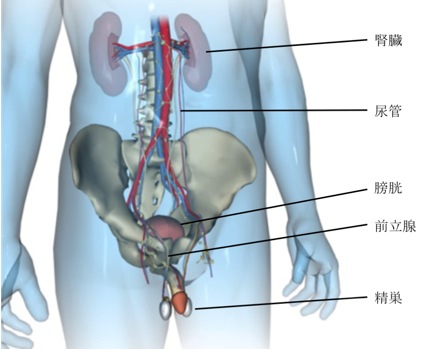
泌尿生殖器
治療内容
各疾患の解説ページおよび結石治療センターのページを御覧下さい。
手術件数
2020 年度の手術件数は493 件でした。
主な内訳は、尿路結石手術234(体外衝撃波結石破砕(ESWL)174、経皮的腎砕石(PNL)14、経尿道的尿管砕石(TUL)31、膀胱砕石15)、腎癌および腎盂尿管癌手術14(うち腹腔鏡下手術8)、膀胱癌手術47(膀胱全摘2、内視鏡手術45)、などです。
泌尿器科で用いる主な医療機器
体外衝撃波結石破砕装置、
軟性膀胱鏡(ファイバー)(7台)
軟性腎盂尿管鏡(ファイバー)(2台)
硬性尿管鏡(2台)
内視鏡結石破砕装置
砕石用ホルミウムレーザー発生装置(尿管鏡下腫瘍切除兼用)
生食灌流式内視鏡切除鏡(膀胱・前立腺切除用)(2台)
腹腔鏡手術装置(手術器具各種取り揃え)
ソフト凝固装置
バイプレーン経直腸エコー(3台)
尿流測定装置 など
主な疾患と治療方法
タイトルをクリックすると詳細が開きます
腎臓癌
罹患率は、人口10万人あたり、男性8.2、女性3.7です。あらゆる年代に発症します。危険因子として、肥満、高血圧、喫煙、透析などがあげられています。また、遺伝性の腎癌もあります。
症状
無症状のことが多いですが、進行すると、肉眼的血尿や、腹痛、腹部腫瘤(しこり)で気づかれる場合もあります。
人間ドックなどでの超音波検査で発見される場合が増えています。
検査
- 腹部エコー:腎臓に腫瘤(できもの)があるかどうかを判定するのに有用です。ドックや検診で、早期発見されることが期待されます。
- CT:腫瘍の位置や大きさ、周囲臓器との関係、転移の有無などの評価ができます。
- PET:他疾患との鑑別や、再発・転移の診断で行う場合があります。
- 尿検査、血液検査
治療方法
腎癌の治療法の原則は手術です。
転移のある進行がんでも、原則は、腎臓を摘出、転移部位も可能な限り摘出します。摘出困難な場合には、薬物療法(分子標的治療)をおこないます。
- 手術
・根治的腎摘除術:腎臓を丸ごと摘出します。最近は腹腔鏡手術が普及しており、小さな傷での手術が可能なため、術後の痛みが少なく、回復が早いと言われ、当院でも導入しています。大きな腎癌には、開腹手術をおこないます。
・腎部分切除術:腎機能を保持するため、腫瘍と周囲組織のみを切除し、健常部分を温存する方法です。比較的小さい腎癌で適応になります。腹腔鏡手術もおこなっています。 - 薬物療法(分子標的治療、免疫療法)
従来の抗癌剤とは異なり、癌細胞を直接殺すのではなく、癌を栄養する血流を抑制したり、癌に対する免疫機能を高めることで、癌の増殖を抑える薬剤で、進行例に用います。完治は困難ですが、腫瘍の縮小効果や延命効果が認められています。多彩な副作用があります。。
腎盂(じんう)・尿管癌
頻度は膀胱癌よりは少ないです。
代表的な症状は、肉眼的血尿です。水腎(腎臓の腫れ)で見つかる場合もあります。
小さい低悪性度の癌は、内視鏡で治療可能な場合もありますが、大部分は手術(腎尿管全摘除術)が必要です。
転移がある場合には、抗癌剤治療(化学療法)や免疫療法を行います
膀胱癌
- 人口10万人あたり毎年約7〜8人発生し、年々若干増加の傾向にあります。
- 男女比では男性は女性の約4倍といわれています。
- 多くは40歳以上に発生しますが、若年者にもときにみられます。
- 喫煙は膀胱がんの代表的な危険因子です。喫煙者は非喫煙者に比べ約2~3倍のリスクが高いといわれています。
- 職業性発がん:特定の染料(発がん物質を含む)を扱う業種で発がんの危険性が指摘されていますが、現在は使用が禁止されています。
症状
- 肉眼的血尿:膀胱癌の代表的な症状です。
- 頻尿、排尿時痛:難治性(なおりにくい)膀胱炎と診断されて、結果的に膀胱癌が見つかることがあります。
- 検診で顕微鏡的血尿(尿潜血)を指摘されて発見されることもあります。
- 無症状の場合もあります。
検査
- 尿検査:血尿や膿尿(感染していないか)の有無を確認します。
- 尿細胞診:尿中のがん細胞の検査です。
- 腹部エコー:膀胱腫瘍の有無、水腎(腎臓の腫れ)の有無などの評価
- MRI:前立腺内の腫瘍の有無を確認します。前立腺内部の評価は、CTよりも優れています。
- 膀胱鏡(内視鏡検査):腫瘍を確定するために必須の検査です。尿道からファイバーを入れますが、局所麻酔で、短時間で検査可能です。
- CT, MRI:腫瘍の位置や大きさ・浸潤度(根っこの深さ)、腎・尿管の腫れの有無、転移の有無などを評価します。
治療方法
- 初期治療:経尿道的膀胱腫瘍切除術
手術用の内視鏡で腫瘍を切除します。病理検査で、腫瘍の悪性度や進展度を判定します。
早期癌でも、悪性度の高いタイプは、再発・進行しやすいため、術後に薬剤の膀胱内注入療法をおこないます。 - 進行がん(転移なし)
原則は膀胱全摘除術です。尿路変向術(尿を体外に出す仕組みを作る)が必要になります。おなかに尿の出口を作る方法(回腸導管)と、腸で膀胱の代わりを作成して排尿できるようにする方法(新膀胱)があります。 - 進行がん(転移あり)
原則は抗癌剤治療(化学療法)です。免疫療法で使用できる薬剤も出てきました。
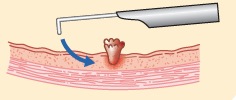
経尿道的膀胱腫瘍切除術
前立腺癌
遺伝的要因が危険因子で、親兄弟に前立腺がん患者のいる場合の発がん危険度は、通常の2〜3倍と言われています。
症状
初期には特徴的な症状はありません。
進行すると、排尿の異常(尿が近い、勢いがない、など)、血尿、などを起こすことがありますが、症状だけで前立腺肥大症と鑑別するのは困難です。
骨転移を起こすと、腰痛など、痛みの症状が現れる場合があります。
したがって、早期発見するためには、以下に述べるPSA検査などが重要になってきます。
検査
-
- PSA(前立腺特異抗原)(腫瘍マーカー):血液検査。数値が高い場合には、前立腺癌の精密検査を要します。人間ドックや、PSA検診があります。
- 直腸診:肛門から指を入れ、前立腺の大きさ、硬さ、しこりの有無などを調べます。
- エコー(経腹的、経直腸的):前立腺の評価をします。
- MRI:前立腺内の腫瘍の有無を確認します。前立腺内部の評価は、CTよりも優れています。
- CT:前立腺の評価のほか、リンパ節転移や内臓・骨転移の有無も調べます。
- 前立腺針生検:前立腺へ針を刺し、組織を一部採取します。これを病理検査(顕微鏡検査)に提出し、がん細胞の有無を判定します。最終的な確定診断です。
- 骨シンチ:がんと確定した場合に、骨へ転移していないかどうかを調べます。
ただし、必ずしもすべての検査が必要になるわけではありません。
治療方法
諸検査により、がんの悪性度と進展度を評価し、最適な治療法を選択します。
標準的な治療方針
- 病変が前立腺局所にとどまっており,75〜76歳以下なら手術(根治的前立腺全摘除術)を行います。
- 手術の代わりに放射線療法も選択肢となります。
- それ以外では、原則として内分泌療法(ホルモン療法)によって前立腺がんの病勢を抑えていきます。
- 悪性度の非常に低い癌では、無治療で経過観察のみ行うこともありえます。
- 手術:前立腺全摘術
下腹部を切開し、前立腺を摘出し、膀胱と尿道とを吻合します。このとき、付近のリンパ節も切除します(転移の有無を調べます)。
最近では、開腹せずに遠隔操作で手術を行う方法(ロボット手術)が普及してきました。出血が少なく、入院期間が数日短くなる、術後の尿失禁が少ない、などの利点があります。 - 放射線治療
・外照射療法:体の外から前立腺部に放射線を照射します。
・小線源療法:前立腺に放射線を発する針を直接差し込んで治療する方法です。
・陽子線・重粒子線療法:より高い線量を、前立腺に集中してかけます。 - 内分泌療法(ホルモン療法)
前立腺癌は、男性ホルモンの影響を受けて増殖するがんです。この男性ホルモンを抑える治療がホルモン療法です。薬(飲み薬と注射)によって男性ホルモンを抑えます。 - 抗がん剤治療
再発癌で、内分泌療法が効かなくなった状態のものに使用します。
いくつかの治療法を組み合わせて行う場合もあります。
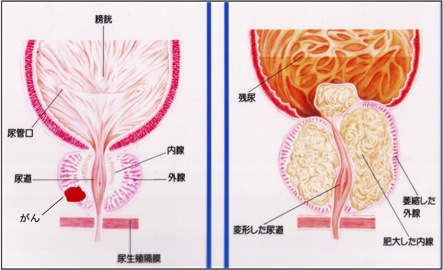
| 前立腺がん | 前立腺肥大 | ||
|---|---|---|---|
| 発生部位 | 主に前立腺の外線 | 前立腺の内線 | |
| 病理像 | 悪性腫瘍(がん) | 良性腫瘍 | |
| 発生頻度 | ホルモン依存症 | あり | あり |
| 年齢 | 高齢者 | 高齢者 | |
| 環境因子 | 食生活、生活様式などが関係する。人種、国などにより発生率に差がある。 | 食生活や生活様式との関わりは、がんほど強くない | |
| 症状 | 初期:無症状、排尿障害、膀胱 | 初期:排尿障害、膀胱刺激症状、排尿困難 | |
| 進行期:血尿、腰痛 | 進行期:残尿、尿閉 | ||
| 転移 | する | しない | |
| 病後の経過 | 人によりさまざま | よい | |
精巣癌
乳幼児と青壮年に多く、罹患率は人口10万人あたり1〜2人と言われています。停留精巣や不妊症、家族歴、胎児期の環境ホルモンへの暴露などが危険因子と言われています。
症状
無痛性陰嚢腫大:最も代表的な症状で、精巣(睾丸)が腫れてきます。痛みを伴わないことが多く、次第に大きくなってくる場合には要注意です(痛みを伴う場合もあります)。鑑別疾患としては、陰嚢水腫(水がたまるもの)、精巣上体炎(細菌感染症)、精巣捻転(急激な痛み、10代に多い)などがあります。
女性化乳房:腫瘍が産生するホルモンの影響。
転移の症状:長引く咳(肺転移)、腰痛(リンパ節転移、骨転移)など
検査
陰嚢の触診
エコー:陰嚢水腫との鑑別など
尿検査:膿尿(感染していないか)の有無
血液検査:炎症の有無や腫瘍マーカーの測定
CT:転移の有無などの評価に必要
PET:全身の評価ができる。CTでわからないような転移の発見のほか、再発の診断にも有用です。
治療方法
初期治療:高位精巣摘除術
鼠径部(股の付け根)を切開して、精巣を摘出します。病理検査で、腫瘍の種類や進展度を判定します。
追加治療: 腫瘍の種類や進行度に応じて、最も効果的な治療法を選択します。
・抗癌剤治療(化学療法)
・放射線治療
・手術:転移部位の切除
精巣癌は、罹患率は高くありませんが、青壮年の男性に発症する悪性腫瘍としては、非常に重要です。悪性度が高いものが多い一方、抗癌剤治療の進歩により、たとえ転移のある進行癌でも、適切な治療を行えば70〜80%が治癒します。
尿路結石
男性不妊症
不妊症に悩むカップルの約半数に男性因子が存在するといわれますが、当科では婦人科での顕微授精などの不妊治療に呼応し、男性不妊外来を行っております。男性不妊症に対しては精液検査、超音波検査などで無精子症や乏精子症を診断します。無精子症に対しては精子採取を目的に精巣内精子採取術(TESE)を行っていますが、当科は1998年4月に無精精子症患者でTESEにより得られた精子を用いた顕微受精に長野県で初めて成功しており、2013年4月からは手術用顕微鏡を用いた顕微鏡下精巣内精子採取術(MD-TESE)を導入しております。また乏精子症や精子無力症といった病態には薬物療法の他、原因の一つとされる精索静脈瘤に対する手術治療(高位結紮術、顕微鏡下結紮術)も行っております。
女性の尿失禁
尿失禁は、原因、症状によりいくつかに分類されますが、女性に多いのは以下の2つです。
1.切迫性尿失禁
急に我慢できないような強い尿意が起こり(尿意切迫感)、そのまま漏れてしまうタイプ。
尿をためている最中なのに膀胱が勝手に収縮してしまうために起こります。さまざまな原因で起こりえますが、多くは原因がはっきりしません。治療としては、主に膀胱の収縮を抑える薬剤を内服します。普段の生活では、過剰な水分摂取やカフェイン、アルコールを控えること、食事、運動で適正な体重を維持することも重要とされています。
2.腹圧性尿失禁
咳、くしゃみ、運動、大笑いしたときなど、おなかに力が入ったときに漏れてしまうタイプ。骨盤の底部を支える筋肉が緩んでくることにより、尿道がぐらぐらしてしっかり閉まらないために起こることが多いとされています。
このタイプには、あまり有効な薬がありません。程度の軽い場合は、骨盤底筋を鍛える体操を継続することで改善することがあります。このタイプに対しても、食事、運動で適正体重に戻すことが重要です。
これでも改善しない場合は手術も行います。いろいろな手術がありますが、当院では医療用のテープを通して尿道を支えてあげる手術(TOT手術)を主に行っています。手術時間も短く、9割の方で腹圧性尿失禁は完全消失、残る1割も失禁はわずかに残るものの術前よりはかなり改善が得られています。
3.混合性尿失禁
上記の2つが合併しているタイプ。高齢の女性では、大なり小なり2つをあわせもっていることが多いです。双方の治療を組み合わせていきます。
骨盤臓器脱
骨盤内の臓器を支えている靭帯、筋膜、筋肉などが弱くなってくることで、膀胱、子宮、直腸が膣から出てきてしまう状態です。危険因子としては、出産、骨盤内手術の既往、肥満、加齢、などが挙げられています。骨盤底筋体操、ペッサリーといった保存的治療もありますが、それでも充分な効果を得られない場合には手術を行います。どの臓器がどの程度出てくるかによって方針を決めていきますが、膀胱がメインに出てくる状態では、泌尿器科で手術を行います。現在主に行っている方法は、メッシュを使った手術(TVM)です。以前行われていた手術よりも再発率が劇的に低くなっています。直腸~子宮がメインとなっている場合は、婦人科での治療となります。当院婦人科では腹腔鏡での手術も行っていますので、必要に応じてそちらに紹介しています。
医師紹介
中沢 昌樹 (なかざわ まさき)
1996(平成8)年卒
| 役職 | 泌尿器科統括部長、結石治療センター長 |
|---|---|
| 資格 | 日本泌尿器科学会専門医・指導医 泌尿器腹腔鏡技術認定制度認定医 日本内視鏡外科学会技術認定医(泌尿器腹腔鏡) ロボット(daVinci)手術認定医 日本排尿機能学会専門医・代議員 |
| 専門分野 | 排尿障害、女性泌尿器科、腹腔鏡手術 など |
鈴木 尚徳 (すずき ひさのり)
2002(平成14)年卒
| 役職 | 泌尿器科部長、臨床研修センター副センター長 |
|---|---|
| 資格 | 日本泌尿器科学会専門医・指導医 日本がん治療認定医機構認定医 泌尿器腹腔鏡技術認定制度認定医 日本内視鏡外科学会技術認定医(泌尿器腹腔鏡) 日本化学療法学会抗菌化学療法認定医 日本スポーツ協会公認スポーツドクター 日本医師会認定健康スポーツ医 日本DMAT隊員 ロボット(da Vinci)手術認定医 |
| 専門分野 | 泌尿器腫瘍、男性不妊、尿路感染症など |
後藤 正博 (ごとう まさひろ)
2010(平成22)年卒
| 役職 | 泌尿器科副部長、ロボット手術センター長 |
|---|---|
| 資格 | 日本泌尿器科学会専門医・指導医 泌尿器腹腔鏡技術認定制度認定医 ロボット(da Vinci)手術認定医 泌尿器ロボット支援手術プロクター da Vinci(膀胱・前立腺) Rezumシステム認定医 |
| 専門分野 |
担当医表
| 泌尿器科 | 月 | 火 | 水 | 木 | 金 | 土 | |
| 午前 | 後藤正 | 鈴木尚 | 大学 | 鈴木尚 | 中沢 | ||
| 中沢 | 中沢(特診)* | 後藤正 | |||||
| 午後(予約) | 後藤正 | 鈴木尚 | 鈴木尚 | 中沢 | |||
| 中沢 | 後藤正 |
*予約制
お知らせ
広報誌「南長野医療センターだより」№24号で「前立腺がん」について特集しております。
ぜひご覧ください。