産婦人科
診療科のご案内
概要
産婦人科は当院設立の昭和42年に開設され、現在、常勤医6名、非常勤1名の7名で診療しております。産婦人科の全領域を取り扱っております。平成21年8月より地域周産期母子医療センターとなり、特に救急医療ではハイリスク妊娠、分娩、子宮外妊娠などの重篤な二次救急患者を積極的に受け入れております。(妊娠32週未満の早産は長野県立こども病院にお願いしております)産婦人科は、主に周産期医学(お産関連)、腫瘍(癌など)、不妊症学の3分野に大別されますが、いずれの分野でも先端的な医療を目指しています。特に不妊症治療では1990年に長野県で最初の体外受精に成功、1995年には長野県で最初の顕微授精に成功、最も得意とする分野で、できるだけ多くの夫婦に子宝が授かる様、努力しております。
当院での出産をご希望の方はをこちらご覧ください
治療内容
午前中は一般外来(不妊症も含む)、午後は不妊症外来(月、火、金)、一か月健診(水)を行っております。手術は木曜日の午後と月、火、水、金曜日の夕方行っています。
特殊な検査、治療としては、出生前診断(羊水染色体検査)、不育症(習慣性流産)の検査、体外受精、顕微授精など、手術は開腹が原則ですが症例により良性の卵巣腫瘍・子宮外妊娠・子宮筋腫の腹腔鏡(内視鏡)手術を行っています。
実績・成績
外来患者は1日約100名、入院患者は1日約40名、年間分娩件数は600~700件、手術は婦人科手術、帝王切開、不妊治療では、人工授精、体外受精、顕微授精、凍結胚移植を行っております。(不妊カウンセリングも行っております)
2020年度実績(令和2年4月1日から令和3年3月31日まで)
| 外来患者 | 1日109人 |
| 入院患者 | 1日41人 |
| 人工授精 | 544 |
| 体外受精 | 248 |
| 顕微授精 | 101 |
| 凍結胚移植 | 197 |
| 流産手術 | 42 |
| 分娩数 | 709 |
| 帝王切開術 | 176 |
| 腹式単純子宮全摘出術 | 27 |
| 腹式子宮筋腫核出術 | 11 |
| 腹式卵巣腫瘍手術 | 16 |
| 卵巣悪性腫瘍手術 | 16 |
| 子宮体部悪性腫瘍手術 | 16 |
| 子宮頸部悪性腫瘍手術 | 3 |
| 子宮膣部円錐切除術 | 45 |
| 頸管縫縮術 | 3 |
| 子宮脱手術 | 1 |
| 腹腔鏡下卵巣腫瘍手術 | 40 |
| 腹腔鏡下子宮外妊娠手術 | 8 |
| 腹腔鏡下子宮全摘術 | 44 |
| 腹腔鏡下子宮筋腫核出術 | 13 |
| 腹腔鏡下子宮脱手術 | 24 |
| 子宮鏡手術 | 43 |
| 子宮卵管造影検査 | 222 |
産婦人科からのお知らせ
タイトルをクリックすると詳細が開きます
産科医療保障制度
お産の現場では、赤ちゃんが健康で、元気に生まれてくるために、医師や助産師などが努力をしていますが、それでも予期せぬできごとが起こってしまうことがあります。産科医療補償制度は、お産をしたときになんらかの理由で重度脳性麻痺となった赤ちゃんとそのご家族のことを考えた補償制度です。
→産科医療保障制度について詳しく知りたい方はこちらをクリックしてください。
妊娠をのぞむ方の懇談会
現在、休止しております。
不妊症看護認定看護師による不妊・不育相談
●対象 : 当院及び当科に受診歴の有無に関わらず
・治療について不安に思っている方・悩んでいる方
・子供を持つことに対する気持ちの整理に悩んでいる方など
・がん治療と妊孕性保存に関すること…等
●日時:毎週水曜日 10時~13時 1人(1組)1時間程度 予約制
※ 令和5年6月より 毎週木曜日 15:00~16:00 に変更となります。
●場所:産婦人科外来
●料金:3,300円(税込)
●担当:宮澤
・不妊症看護認定看護師
・助産師
・不妊カウンセラー(日本不妊カウンセリング学会認定)
・生殖医療コーディネーター(日本生殖医学会認定)
●備考
・皆様の個人情報に関しては厳守いたします。
・当院に受診歴のない方はカルテを作成いたします。
事前に予約を入れ当日保険証を持参してください。
※保険証はカルテ作成時に本人確認のため必要です。
なおこの不妊相談は保険対象外です。問診票 こちらからダウンロードし印刷して診察時にお持ちください。 → 産婦人科問診票 ・ 不妊症専用問診票
●お問合せ:JA長野厚生連篠ノ井総合病院 産婦人科外来
電話 026-292-2261(平日15時~17時)
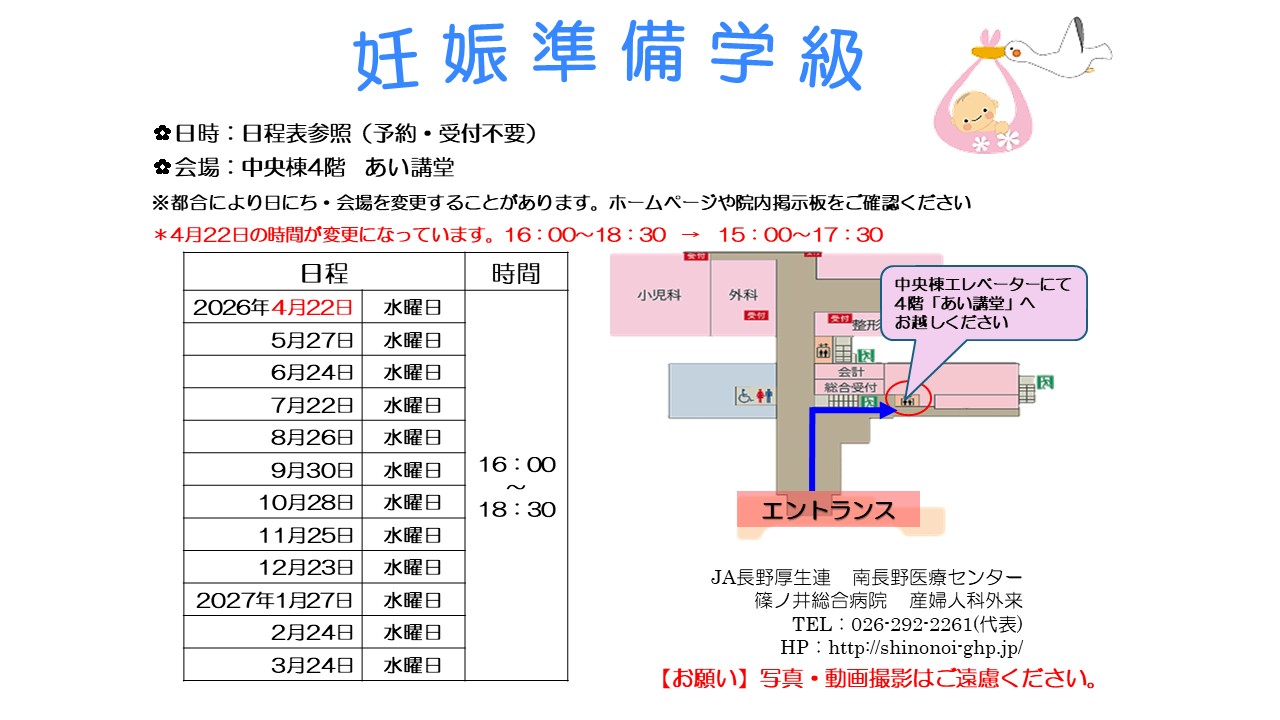
妊娠準備学級
妊娠準備学級とは、そろそろ妊娠したい、不妊症について知りたいとお考えの方を対象とした教室です。「妊娠準備学級」の開催日は下記の予定です。(予約・受付不要)
妊娠準備学級予定表-2026年度-
| 会場:当院中央棟4階 あい講堂
時間:16:00~18:30 |
2026年4月22日(水) 15:00~17:30(時間変更) |
| 2026年5月27日(水) | |
| 2026年6月24日(水) | |
| 2026年7月22日(水) | |
| 2026年8月26日(水) | |
| 2026年9月30日(水) | |
| 2026年10月28日(水) | |
| 2026年11月25日(水) | |
| 2026年12月23日(水) | |
| 2027年1月27日(水) | |
| 2027年2月24日(水) | |
| 2027年3月24日(水) |
[注意」院内での写真撮影・動画撮影・録音は禁止とさせていただいております。
お問合せ先 TEL.026-292-2261(代) 当院産婦人科外来又は産婦人科病棟まで
体外受精料金
※ホームページにすべての情報は掲載しておりませんのでご了承ください。
詳細につきましては診察の際に説明させていただきます。
※保険診療と保険適用外の治療の混合診療について
保険適用外の治療は全額自己負担です。体外受精など保険適用の技術と組み合わせると「混合診療」となり、保険適用になった部分も全額自己負担になってしまうので注意が必要です。(一部例外あり)
①診療報酬にて定められた点数に従い保険算定します。
保険診療でかかる費用の概算(高刺激法)
| 種類 | 自己負担3割の場合 |
| 1.受精卵(胚)凍結の場合〈アンタゴニスト法〉 約460,000円 | 約140,000円 |
| 2.凍結胚移植(ホルモン補充周期)の場合 約280,000円 | 約90,000円 |
| 3.受精卵(胚)新鮮胚移植の場合〈ショート法〉 約430,000円 | 約130,000円 |
| 4.顕微授精 卵子の数によって48,000~128,000 | 約16,000~39,000円 |
| 5.人工授精 18,200円(排卵誘発剤等は別途になります) | 約6,000円 |
| 6.胚凍結保存維持管理料(胚凍結開始から3年まで) | 10,500円 |
②回数制限、年齢制限を超えた方は下記の料金となります。
| 種類 | 金額 |
| 体外受精・採卵・受精・胚移植 | 330,000円 |
| 顕微授精採卵・受精・胚移植 | 352,000円 |
| 凍結胚移植(胚移植移行) | 55,000円 |
| 胚凍結保存維持管理料
・凍結開始から4年以上経過している方は、受精卵の期限更新時には、個数に関係なく胚凍結保存維持管理料38,500円(税込)をお支払いいただきます。 |
38,500円 |
●これから自己注射希望の方へ
体外受精・顕微受精のプログラムを組む前に、自己注射の指導を受けていただきます。(予約制)
プログラム開始中の自己注射指導は行えません。ご了承ください。
| 種類 | 金額 |
| トリプルマーカー検査 | 14,300円 |
| 羊水染色体検査 | 99,000円 |
体外受精・顕微授精・凍結胚移植の受付休止期間
下記の期間に月経が始まった場合、体外受精・顕微授精・凍結胚移植はできませんので、あらかじめご了承ください。 皆様のご理解とご協力をお願いいたします。
| 受付休止期間 | 理由 |
| 4月10日~5月6日 | ゴールデンウィークにあたるため |
| 7月10日~8月18日 | お盆にあたるため |
| 12月10日~1月5日 | 年末年始にあたるため |
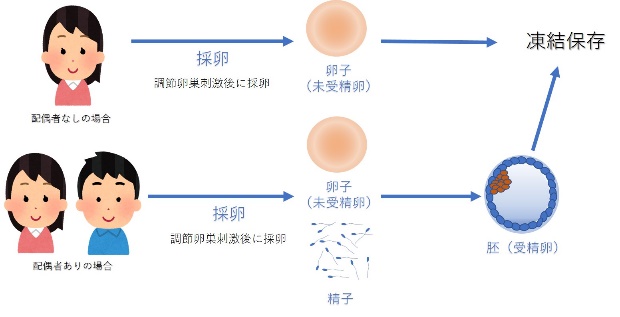
医学的適用による未受精卵子、胚(受精卵)の凍結・保存治療について
当院では、日本産科婦人科学会の承認を得て、「医学的適応による未受精卵子、胚(受精卵)凍結保存治療を開始することとなりました。
これは、がん治療前に未受精卵子、胚(受精卵)の凍結保存を行うものです。悪性腫瘍に罹患し、外科的治療法、化学療法、放射線療法などの治療を受けた結果、妊娠、出産を経験する前に卵巣機能が低下し、妊孕性(妊娠しやすさ)が失われる場合があります。この可能性に対して、妊孕性を温存する方法の一つが、未受精卵子、胚(受精卵)の凍結保存です。
治療を希望される方は、担当医の紹介状が必要な場合もございますので産婦人科外来へお問い合わせください(平日15時~17時)。
また、精子凍結保存治療においては以前より泌尿器科にて行っておりますので、治療に関しては泌尿器科外来へお問い合わせください。
■未受精卵子、胚(受精卵)の凍結・保存治療料金
| 採卵料 | 132,000円 | |
| 凍結保存基本料 | 44,000円 | 周期ごと 加算 |
| 卵子1個 | 11,000円 | 1本のcryotopは最大卵子2個まで凍結可能 |
| 卵子年間保管料金 | 22,000円 | 凍結時(初年度) |
| 卵子年間保管料金 | 38,500円 | 更新(継続) |
| 融解料金 | 55,000円 | cryotop1本あたり(卵子2個まで) |
| 顕微授精・培養 | 110,000円 | |
| 新鮮胚移植 | 11,000円 | |
| 胚年間保管料金 | 11,000円 | 凍結時(初年度) |
| 胚年間保管料金 | 38,500円 | 更新(継続) |
| 凍結胚移植 | 44,000円 | +薬代約60,000円 |
■お問い合わせ先
| 産婦人科外来 (平日15時~17時) |
026-292-2261(代表) |
産後健診について
当院では出産後間もない時期の心身の健康状態や授乳などを確認するために、産後健診を分娩後2週間と1か月に行っています。(平成30年10月1日以降に出産された方から2回に変更となりました。)
なお、予約は退院時にお取りしています。
【産後健診】
2週間健診・・・・産後約2週間で行います(退院から約1週間後)
1か月健診・・・ 産後1か月で行います
費用:受診表(公費)がある方は無料となります。受診表の交付についてはお住いの市町村にお問い合わせください。

マタニティクラス
予約制ですので、妊婦検診時に産科外来受付にてお申し込みください。
| 内容 | クラス① お産の経過や過ごし方、帝王切開について 入院のタイミングについて クラス② 産後の体と心、赤ちゃんとの生活について |
| 日時 | クラス① 毎月 第2水曜日 午前10時~11時30分(予定)クラス② 毎月 第4水曜日 午前10時~12時(予定) |
| 場所 | 本館3階病棟 分娩支援室 |
| 持ち物 | 母子手帳、ほほえみ(当院で配布する冊子です) |
| お問合先 | 当院 産婦人科病棟(平日10時~16時)
電話 026-292-2261(代表) |
お子様や、ご家族の付き添いはできません。当日、かぜ症状や37.5℃以上の発熱のある方は受講できません。キャンセルの際はお電話をお願いします。
あい育児サークルのご案内
産婦人科病棟では育児サークルを平成29年1月より開催しております。子育ては楽しい反面、人それぞれ違った悩みや不安もあることと思います。また小さなお子様と過ごしていると、なかなか外出の機会がなかったり、外出できないことでストレスも溜まりがちです。そこで他の子育て中のママや私たち助産師と一緒に楽しくおしゃべりしてみませんか?ヨガやベビーマッサージを通してお子様と触れ合いながら、心身ともにリフレッシュしましょう!サークルではお誕生日会も企画しています。お誕生日会を通して、生まれてきてくれた感動を思い出しながら、お子様の成長を一緒にお祝いしましょう!!たくさんのご参加お待ちしています。
対象:当院で出産された初めての育児をしているご家族とそのお子様
場所:篠ノ井総合病院 本館3階 分娩支援室
日程:感染症対策のため、一時開催を見合わせています。再開が決定次第ホームページに掲載します。
持ち物:
参加される方の診察券と保険証・おむつ・おしり拭き・着替えなど赤ちゃんに必要なもの一式・お子様のおやつや飲み物。※授乳スペースをご用意しているのでいつでも授乳可能です。(調乳セットはご持参ください。)
参加料金:
無料
予約方法:
下記よりメールに・氏名(母・子)・児の月例・ご連絡先(電話番号)・参加希望日時を記入し、ご連絡ください。
ベビーマッサージ、骨盤ケアは希望者多数のため2部構成で行っています。予約時に希望の時間を明記してください。
定員に達し次第締め切らせていただきます。
当日お子さんの発熱・発疹等ある方の参加はご遠慮いただいております。
予約メールはこちらから
※開催日前週の月曜までにご予約をお願いします
メールをいただいたアドレスに当院職員から返信メールを送らせていただいております。
ドメイン指定受信の設定をされている方は、「shinonoi-hp.jp」を指定メールアドレスに追加してください。もし、返信がない場合はお手数ですが当院産婦人科病棟までお電話でお問い合わせください。
◆参加自由。途中退出OK。
◆予定は変わることがあります。予めご了承ください。
◆あい育児サークルに関するお問い合わせは下記まで!
【お問い合わせ】
南長野医療センター篠ノ井総合病院 産婦人科病棟
【電話番号】(代)026-292-2261
パンフレット「あい育児サークルのご案内」はこちらから

プレコンセンプションケア
プレコンセプションケアとは
プレコンセプションケアは「妊娠前の健康管理」という意味です。プレコンセプションケアという取り組みは2006年アメリカで誕生し、その後世界に広がってきています。『プレコンセプションケア』によって、女性やカップルがより健康になること、元気な赤ちゃんをさずかるチャンスを増やすこと、さらに女性や将来の家族がより健康な生活を送れることをめざします。プレコンセプションケアは、妊娠を計画している女性だけではなく、すべての妊娠可能年齢の女性にとって大切なケアです。
助成と対象
長野県では妊娠を希望する夫婦(事実婚含む)を対象として、夫婦が共に受けた検査費用の一部を助成(上限25,000円)しています。当院は県が指定しているプレコンセプションケア(プレコン)実施医療機関です。助成の対象となる夫婦は①過去に不妊治療(人工授精、体外受精、顕微授精)を受けたことがないこと、②助成の申請時において、夫婦の双方又は一方が長野県内に住所を有すること、③検査開始日における妻の年齢が40歳未満であることが条件になっています。もちろん助成金の対象でないご夫婦も希望あれば検査可能です。プレコンセプションケアに対して助成金が出る都道府県はそれほど多くはありません。この機会に、将来子供を望んだ時に悔しい思いをしないように今の自分の体について検査してみませんか?
当院で実施している基本検査項目:25,000円(証明書発行料含む)
| 男性 | 精液検査(必須)、風疹抗体検査 |
| 女性 | 抗ミュラー管ホルモン(AMH)検査(必須)、風疹抗体検査、葉酸、フェリチン、TSH、FT4 |
【検査の注意点】
- 検査内容によって受診日数は複数日になることがありますのでご了承ください。
- 性感染症検査は助成対象外となっていますので、希望される場合、検査費用は患者さんご負担となります。
- 当院のプレコンセプションケアは完全予約制(平日水曜日以外の午後3時~)です。
- 予約は平日の午後3時以降に婦人科外来にお電話にてご予約ください(026-292-2261)。
当院のプレコンセプションケアは胚培養士が担当しています。検査当日に培養士からプレコンの検査項目について説明していますので、何か質問ある場合は当日お聞かせください。ともにプレコンに取り組んでいきましょう!!また助成の仕方について不明な点あれば、長野県が運営している妊活ながの(長野県妊活支援サイト)に助成についての詳細がありますのでご参照ください。
主な疾患と治療方法
タイトルをクリックすると詳細が開きます
不妊症
症状
特に病気のない健康な男女が妊娠を希望し、避妊をせず性交渉をおこなっても1年間以上妊娠しない状態。原因については女性因子(排卵障害、卵管障害、着床障害、頚管障害etc)と男性因子(造精障害、精路通過障害、機能不全)などが考えられています。
検査
初診時に内診をおこない、子宮や卵巣に異常がないかチェックします。必要に応じてMRI検査などおこないます。
治療を始める前に不妊症の一般検査(ホルモン検査、子宮卵管造影、抗精子抗体、クラミジア検査、子宮頚癌検診、精液検査)をおこないます。月経1周期の間に終わるように予定が組まれます。また希望で抗ミューラー管ホルモン(AMH)などの検査もおこないます。
治療方法
検査で異常がなければタイミング法(排卵日にあわせて性交渉をしてもらう。必要に応じて排卵誘発剤の内服や排卵させるための注射をおこなう。)から開始していきます。
次の段階としては人工授精(AIH)となり、その先は体外受精、顕微授精となります。体外受精や顕微授精を希望される場合、当院で月に1回施行している「妊娠準備学級」を受講してもらうことが必要となります。この際に体外受精や顕微授精については詳しく説明させていただきます。妊娠準備学級の日時や場所は外来にお問い合わせください。
不妊症看護認定看護師もおりますのでご希望のある方はご連絡ください。
また患者さんの希望により治療の段階も適宜変更するなど柔軟に対応していきます。
「不妊治療連絡カード」をお役立てください
「不妊治療カード」は、不妊治療を受ける、今後予定している従業員が、企業側に、不妊治療中であることを伝えたり、企業独自の仕事と不妊治療の両立を支援するための制度等を利用する際に使用することを目的として厚生労働省より作成されたものです。
企業や職場に、仕事と不妊治療の両立に関する理解と配慮を求めるためのツールとしてご活用ください。

【ダウンロード】
【リンク】
妊娠
症状
無月経・妊娠反応検査薬の陽性化など
検査
妊娠反応 および超音波検査で子宮内に胎嚢→胎芽→胎児を確認します。
妊娠8週から11週の胎児頭殿長(CRL)を計測して分娩予定日の修正を行います。
婦人科外来の管理で予定日が決まりましたら母子手帳の交付後、妊娠12週からは産科外来の管理となります。妊婦健診を24週頃までは4週ごとに1回・妊娠35週までは2週ごとに1回・36週から出産まで1週ごとに1回の検診管理を行います。
検診は母体基本計測に加えて毎回超音波検査で胎児発育を確認してゆきます。
採血検査・内診・胎児心拍モニター検査など週数に応じて必要な検査を行います。
治療方法
妊娠・出産は病気ではありません。正しい知識を持ち、妊娠中の注意事項を守ることで異常妊娠を予防することが大事です。マタニティークラスに出席して頂きたいと考えております。また助産師外来受診の機会もありますのでご活用ください。
経過が順調であれば自然に陣痛が発来するのを待ちます。入院後は分娩監視装置を用いて分娩の進行を見守ります。個室の陣痛分娩室3床とLDR3床で対応いたします。
なるべく自然な経過での出産を援助できるよう努めますが微弱陣痛や前期破水の場合などは陣痛促進剤の点滴を使用し、スムーズな出産と産後の出血量の軽減を図る場合もあります。また重度の会陰裂傷の危険が予想される場合など会陰切開をする場合もあります。
医学的介入が必要な場合は説明同意を得て行っております。
出産後の入院期間は5日間です。また希望により退院後の産褥入院も対応いたします。
予定日超過
症状
妊娠37週0日から妊娠41週6日までを正期産とよびます。予定日(40週0日)を超えると予定日超過となります。妊娠42週からは過期妊娠・過期産となり胎内死亡率も増加するため異常妊娠の扱いとなります。
検査
超音波検査・内診・胎児心拍モニター(分娩監視装置)管理
治療方法
妊娠41週に入るようであれば、過期妊娠とならないよう計画分娩(陣痛促進剤の点滴で陣痛誘発を行う)をお勧めしています。陣痛促進剤による過強陣痛(強すぎる陣痛)をおこさないようにガイドラインに従った方法で行います。数日を要する場合もあり個々の状況に合わせて対応してゆきます。
胎児胎盤機能不全(分娩時仮死・胎児仮死・胎児心拍モニター異常)
症状
主に分娩進行時において、頻回・もしくは重度に胎児心拍の低下(徐脈←心臓の拍動数が減少する)が出現し、何らかの医学的介入をなさないと胎児死亡という危険が予想される状態です。
検査
胎児心拍モニター(分娩監視装置) 超音波検査・内診
治療方法
前期破水により羊水量が減少したための臍帯圧迫が原因と考えられる場合は羊水補充を行うことで回復の見込まれる場合もありますが、多くの場合は次の急速墜娩を必要とします。
急速墜娩
- 緊急帝王切開術 子宮口が全開大(10cm)に至らない状態で経腟分娩が困難と判断した場合は手術室に移動して開腹術での出産を行います
- 吸引分娩 子宮口が全開大しており経腟分娩が可能と判断した場合は児頭に吸引カップを陰圧装着して牽引し分娩します(局所麻酔・会陰切開を併用します)
- 鉗子分娩 上記吸引分娩で娩出できない場合児頭を挟む鉗子で牽引して分娩します
骨盤位分娩
症状
分娩の約4-5%は骨盤位分娩といわれております。妊娠30週の健診で児頭が母体上腹部に存在(胎児臀部が膣側に存在)すると骨盤位として扱います。
検査
超音波検査
治療方法
骨盤位を頭位に変えるための体操をお勧めしております。
妊娠34週に入っても骨盤位である場合、将来どのような分娩を行うか相談させていただきます。当院では経腟骨盤位分娩か予定帝王切開か希望をうかがっています。
帝王切開術での出産を希望される方には38週ごろに予定を立てて待機します。
手術当日までに頭位に戻れば手術は行いません。
経腟分娩を希望される方には妊娠36週頃に骨盤計測(X線計測)を行い、児頭が安全に通過できる余裕のある骨盤(産道)であるか評価を行います。許容範囲内であれば経腟分娩での対応を行います。陣痛発来後に危険の予想される場合は帝王切開術に変更します。
いずれの場合も出産時は小児科医師も立ち会いをします。
双胎妊娠
症状(分類)
一絨毛膜性双胎妊娠 ニ絨毛膜性双胎妊娠
検査
超音波検査
治療方法
俗に一卵性双胎やニ卵生双胎とも表現しますが、妊娠初期に二人の胎児の間を隔てる膜の厚みを計測しておくことが非常に大切です。
膜が薄い場合は一絨毛膜性で胎盤を共有する環境です 膜が厚い場合はニ絨毛膜性で別々の環境です。一絨毛膜性双胎では共有する胎盤の中で血管がお互いをつないでいる可能性があり、場合によっては2児の間で輸血が行われることになります。輸血の度合いが強ければ、大きな児(輸血を受けた)と小さな児(輸血をした)になり(双胎間輸血症候群)、いずれ胎内死亡に至ります。妊娠週数により対応は異なりますが、早産させて体外治療が必要となります。ニ絨毛膜性双胎の場合はこのような危険性は生じません。
また多胎妊娠では母体への負担が増加するため切迫流産・切迫早産・妊娠高血圧症の頻度が増加します。慎重な管理が必要となり、妊婦健診も早めに2週ごとの間隔で行います。
不安の強い方には入院管理を行い対応することも可能です。
出産に関しては、2児の胎位にもよりますが、予定帝王切開術か経腟分娩か希望を取り入れております。予定帝王切開術の場合妊娠37週前後での手術となります。
経腟分娩希望の場合は陣痛発来を待ちますが、入院時の胎児の向きによっては(横位や骨盤位の子が先に出てくる場合)帝王切開術に変更する必要があります。
やはり小児科医師が立ち合います。
既往帝王切開術後妊娠
症状
以前の出産が帝王切開術である
検査
帝王切開創部筋層の厚みの超音波計測 必要に応じて骨盤X線計測(経腟分娩希望の場合)
治療方法
今回が骨盤位である場合や手術歴が2回以上の方は帝王切開術になります。
帝王切開が1回までの方で以前の帝王切開の理由が児頭骨盤不適合(胎児に比較して骨盤が狭い)であれば帝王切開術に決定します。それ以外の場合は希望によって帝王切開術か経腟分娩(既往帝王切開術後の経腟分娩)(TOLAC)かを相談します。
帝王切開術を希望する場合は38週ごろに予定します。
経腟分娩(TOLAC)を希望する場合は36週に骨盤X線計測を行い許容範囲内の胎児の成長であれば陣痛発来を待ちます 陣痛のときに異常な痛みを訴える場合は帝王切開術を選択します。
前置胎盤
症状
子宮頚部(内子宮口)を覆う位置に胎盤が存在すると産道をふさぐ形になり、子宮口が開き始めると血管が断裂して大出血を生じます。全前置胎盤・部分前置胎盤・辺縁前置胎盤などがあり、性器出血を生じて入院管理が必要となる場合もあります。
検査
超音波検査 (MRI検査)
24週頃に胎盤の位置が異常であればその後慎重に観察管理して診断してゆきます。
治療方法
外来管理の可能な方もおられますが、中には切迫早産のように入院管理を必要とする方もいます。
分娩は帝王切開術となります 可能であれば妊娠36週から37週頃に予定しますが、それ以前に出血を生じた場合は状況によって緊急帝王切開術を必要とします。
通常の帝王切開術と異なり、大出血になる危険性があります。
予定手術の場合は自己血輸血(自分の血液を400mlから1200ml貯血しておく)で乗り切ることもありますが、緊急の場合は日赤血輸血で対応します。
また癒着胎盤といって、胎盤が子宮に食い込んでいてはがれない場合があります。この場合、出血を止めるために子宮を摘出しなければならない事があります。
常位胎盤早期剥離
症状
急激で持続する腹痛・板状に硬い子宮・性器出血などを認めます
胎児が子宮内にいるのに胎盤がはがれてしまう状態です
検査・治療方法
妊娠高血圧症の方や外傷などで起こります。超音波検査・胎児心拍モニター検査で診断します。時間の経過とともに血液凝固異常(出血が止まらなくなる)が出現しますので血液検査を行いつつ緊急帝王切開術をおこないます。
切迫流産
症状
下腹部痛(腰痛)性器出血
検査
超音波検査・内診・膣分泌物培養検査・採血検査
治療方法
妊娠4週から妊娠21週6日までの間で胎児が出産したとしても生存できない時期です。切迫とは差し迫っているという意味です。切迫流産は、安静が一番であり、加えて子宮の緊張を抑える薬を用います。
細菌やクラミジア感染が誘因の場合は抗生剤や膣洗浄も行いますがこの場合は入院管理が有効です。
切迫早産
症状
下腹部痛(腰痛)性器出血 子宮頸管の短縮 子宮口の開大
検査
超音波検査・内診・膣分泌物培養検査・採血検査・胎児心拍モニター検査
治療方法
妊娠22週0日から妊娠36週6日までの間に出産に至りそうになる状態です。
胎児が外界に出ても生存できる可能性のある時期となります。週数が大きくなるほど満期産に近づき安全性は高まります。逆に週数が早いほど未熟ゆえの障害のリスクが高まります。子宮内の環境に勝る保育器は存在しませんので、早産は望ましくありません。
子宮の緊張をとる薬の内服と安静でも症状が治まらない場合は入院して頂き、点滴治療を行い、切迫流産と同様の治療を行います。
当院では32週以降の(双胎妊娠では33週以降)早産に対応しており、それ以前の出産は他院への母体搬送とさせていただいております。
頸管無力症
症状
痛みの自覚もなく突然の性器出血とともに出産に至ります
検査
内診で膣内に胎児が下りてきている状態に気づくことになります
治療方法
その段階では流産・早産に至りますので、次回の妊娠の時点で治療を行います。
次の妊娠において子宮の出入り口をテープで縛り補強する頸管縫縮術を行います。
妊娠13週から16週頃に行います。術後の切迫流産の治療を必要となる場合があります。
妊娠高血圧症候群
症状
高血圧(頭痛・心窩部痛・眼症状・むくみ・体重増加・蛋白尿)
検査
血圧測定 体重測定 尿検査 採血検査
治療方法
妊娠の負担から全身の血管にストレスがかかり、起きてくる病気です。
血圧は上昇し脳出血を起こす危険性が高まります。腎臓の血管に異常が起これば蛋白が排出されるようになり肺に水分がたまり重篤な状態となる場合があります。
血管の壁の性質が変化して水分が透過しやすくなればむくみも出ます。
脳のむくみが起こればけいれん発作も生じます。血管の壁で血液成分が破壊されると血を固める成分が少なくなり血の止まらない状態になります。子宮や胎盤の血管にストレスがかかれば胎盤の機能が悪化して胎児の発育が悪くなり、常位胎盤早期剥離が起こりやすくなります。
母体の生命を助けるため分娩という形で妊娠を終わらせることがあります。しかし早い週数においては出産した児に負担がかかります。
妊娠高血圧症候群にならないよう塩分を控えるなどの予防が大切です。それでも症状が出始めた場合は入院して安静と降圧剤の使用で治療することになります。
妊娠糖尿病
症状
尿糖陽性 羊水過多 巨大児
検査
妊婦健診での血糖検査が基準値を超えたとき、糖負荷試験(空腹時に甘いサイダーを飲んでいただき時間を決めて採血し血糖の変化を確認します)で3回血糖を計測します。1点でも基準値を超えれば妊娠糖尿病と診断します。
治療方法
1点のみの異常値は外来での栄養指導を行います。
2点以上の異常は4日間ほど入院して頂き栄養指導と食事療法を行います。
6分割食やインスリン使用の必要性を検討します(内服薬は妊娠中は使用できないことになっています)。
インスリンを使う場合は内分泌内科併診となります。
血糖値が良好であれば、通常の妊娠管理で対応しますが、思わしくない場合は予定日前に計画分娩を行うこともあります。
各種内科疾患(甲状腺機能異常・SLE)合併症妊娠
症状・検査
内科併診のもと、妊娠経過を管理させていただいております
治療方法
症状の増悪により計画分娩を行う場合もありますが、通常の健診と同様の管理を行い陣痛発来を待ちます。
精神神経症合併妊娠
症状(分類)
不安神経症 双極性障害 統合失調症
治療方法
心療内科併診での管理となりますが、統合失調症に関しては入院時の対応管理に適した病棟が完備されていないため他院に紹介させていただくことがあります。
その他の場合は症状に応じて投薬の変更や継続で妊娠経過を管理させていただきます。
出産後には投薬内容によって授乳を禁止させていただく場合もあります。
内分泌疾患(月経異常・避妊・更年期障害)
月経異常
通常の月経の持続日数は3日間から7日間で周期が25日から38日、周期の変動が6日以内とされています。このような規則的な月経周期がみられない状態を月経異常といいます。月経は卵巣から分泌される女性ホルモン(卵胞ホルモン、黄体ホルモン)の周期的な変動によって生じます。当院では、基礎体温の確認、血液検査や超音波検査を行い、器質的な異常所見がない場合には、薬剤治療(ホルモン治療を含む)を行うこともあります。
避妊
避妊には、大きく分けて、経口避妊薬を内服する方法と、子宮内に避妊器具を挿入する2つの方法があります。前者では、一般的にピルと呼ばれる錠剤を内服して頂きます。高い効果が望める方法で、排卵を抑制し、受精卵を着床しにくい状態にするものです。後者では、子宮内に避妊器具(主にプラスチック性)を挿入する方法です。受精卵が、子宮内膜に着床するのを防ぐ方法で、使用感はほとんどありません。
更年期障害
閉経前後(50歳前後)に女性ホルモンであるエストロゲンが低下することにより、発生し、ほてりやのぼせ、めまい、発汗、動悸などの血管運動神経症状を呈します。更年期女性の2割から3割の方がなるといわれます。当院では、主に、漢方やホルモン補充療法(低下した女性ホルモンを内服や貼布剤で補充する方法)で対応しています。
その他(子宮脱・性感染症)
子宮脱
子宮は周囲の靭帯や筋肉により、支持されています。ところが、妊娠、出産や加齢により、靭帯や筋肉が弱くなり、子宮が本来の位置より下がってきてしまう状態です。膀胱脱や直腸脱も併発することもあります。症状として、子宮下垂感や頻尿や尿がでにくいなどの排尿障害、下腹部不快感があります。治療として、子宮脱があってもその程度が軽いか、ある程度進んだものでも、手術療法を希望しない場合には、リングペッサリーとういう器具を腟から挿入し、子宮口を下から支える方法と手術療法(腟式に子宮を摘出し、周囲の靭帯や筋肉を補強してくる方法)があります。
性感染症
クラミジアや淋菌、梅毒、性器ヘルペス、コンジローマなどがあります。ほとんどは、性感染症により、感染します。診察や検査(血液検査や培養検査、核酸同定検査)により、確実に診断し、薬剤で治療します。
当院の妊孕性温存療法
当院は2022年4月から国の小児・AYA世代のがん患者に対する妊孕性温存療法研究促進事業の研究協力医療機関として指定されました。がんの治療を最優先としながら、患者さんへの適切な情報提供やがん治療医との綿密な連携を大切にし、患者さんお一人お一人の思いに寄り添う医療を提供いたします(当院では社会的適応による妊孕性温存療法は行っていません)。
妊孕性温存療法とは
がん治療の前に、卵子や精子、受精卵、卵巣凍結を行い、がん治療後にこれらを用いて妊娠・出産を目指す治療法です。
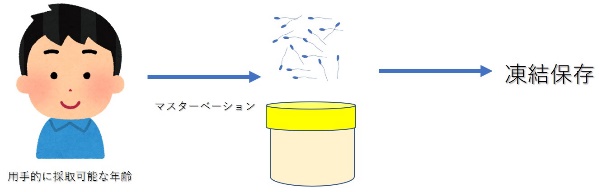
妊孕性の温存の方法は
① 受精卵凍結:パートナーがいる場合のみが対象です
② 卵子凍結:42歳まで
④ 精子凍結:年齢制限なし(公的助成は42歳まで)
生殖補助医療を用いた妊孕性温存方法にかかる費用
以下の費用については概算になりますので、ご不明な点あればスタッまでお問合せ下さい。
① 受精卵凍結:約 40万円
② 卵子凍結:約 40万円
③ 精子凍結:約 3万円
④ 凍結保存した場合の更新料:約 1万円 / 年
妊孕性温存を希望する患者さんの受診の流れ
1. 患者さんが妊孕性温存を希望する場合
患者さんは妊孕性温存療法を実施したい旨を原疾患の主治医にお伝えください。主治医が妊孕性温存の適正判断をします。
2. 原疾患の主治医は、下記の “妊孕性温存を希望する患者診療情報提供書” を記載の上、紹介状とともにFaxでお申し込みください。がん治療までの期間が短い場合は、当院産婦人科担当医(西村)までご連絡ください。
3. パートナー(ご夫婦など)がいらっしゃる場合は、ご一緒の受診をお願いします。
医療従事者のみなさまへ
将来子どもを持つことを希望する患者さんがいらっしゃいましたら、がんの治療開始前に、妊孕性温存療法実施施設へご紹介ください。紹介状の様式を下記よりダウンロードできますので、ご利用ください。
妊孕性温存療法を実施した皆様へ
妊孕性温存療法を実施した皆様へ
妊孕性温存療法を実施し、現在当院で検体(卵子・精子・受精卵)を凍結保存している方は、年1回医師の診察と保存継続可否について確認しております。診察の日程については電話で予約をしていただき、診察日に経過観察問診票を下記よりダウンロードし記入の上、持参してください。
≪ダウンロード≫
妊孕性温存療法
【医療関係者用】
【妊孕性温存療法を実施した方用】
問い合わせ先
・JA長野厚生連南長野医療センター篠ノ井総合病院
℡026-292-2261
担当 地域医療連携課 坂口ひろみ(不妊カウンセラー)
医師紹介
加藤 清 (かとう きよし)
1990(H2)年卒
| 役職 | 副診療部長、産婦人科統括部長、地域周産期母子医療センター長 |
|---|---|
| 資格 | 日本産科婦人科学会認定産婦人科専門医・指導医 日本婦人科腫瘍学会専門医 母体保護法指定医 |
| 専門分野 | 婦人科腫瘍 |
鹿島 大靖 (かしま ひろやす)
1996(H8)年卒
| 役職 | 産婦人科部長 |
|---|---|
| 資格 | 日本産科婦人科学会認定産婦人科専門医・指導医 日本がん治療認定医機構がん治療認定医 日本婦人科腫瘍学会婦人科腫瘍専門医 日本専門医機構産婦人科専門医 日本内視鏡外科学会技術認定医(産科婦人科領域) 日本産科婦人科内視鏡学会腹腔鏡技術認定医 日本産科婦人科内視鏡学会子宮鏡技術認定医 母体保護法指定医師 緩和ケアセミナー(PEACE)修了 |
| 専門分野 | 婦人科腫瘍 |
西村 良平 (にしむら りょうへい)
2008(H20)年卒
| 役職 | 産婦人科副部長、生殖医療センター長、ロボット手術センター副センター長 |
|---|---|
| 資格 | 日本産科婦人科学会認定産婦人科専門医・指導医 日本生殖医学会生殖医療専門医 NCPRインストラクター J-MELSベーシックインストラクター 日本スポーツ協会公認スポーツドクター 母体保護法指定医師 日本産科婦人科内視鏡学会腹腔鏡技術認定医 日本DMAT隊員 |
| 専門分野 | 不妊症、骨盤臓器脱、腹腔鏡手術、災害医療 |
藤森 美音 (ふじもり みお)
2014(H26)年卒
| 役職 | 産婦人科医長 |
|---|---|
| 資格 | 日本産科婦人科学会認定産婦人科専門医 |
| 専門分野 |
植木 雅子 (うえき まさこ)
2021(R3)年卒
| 役職 | 産婦人科医師 |
|---|---|
| 資格 | |
| 専門分野 |
木村 薫 (きむら かおる)
1976(S51)年卒
| 役職 | 名誉院長 |
|---|---|
| 資格 | 日本産科婦人科学会認定産婦人科専門医・指導医 母体保護法指定医 |
| 専門分野 | 不妊症 |
本道 隆明 (ほんどう たかあき)
1987(S62)年卒
| 役職 | 産婦人科顧問 |
|---|---|
| 資格 | 日本産科婦人科学会認定産婦人科専門医・指導医 母体保護法指定医 |
| 専門分野 | 婦人科腫瘍、手術、不妊症、分娩など産婦人科領域全般に対応いたします。 |
松岡 左希子 (まつおか さきこ)
2003(H15)年卒
| 役職 | 産婦人科医師(非常勤) |
|---|---|
| 資格 | |
| 専門分野 |
担当医表
| 月 | 火 | 水 | 木 | 金 | 土 | |
| 産科 (予約制) |
藤森 | 西村 | 植木 | 加藤 | 本道 | 西村 |
| 鹿島 | ||||||
| 婦人科 | 本道 | 加藤 | 西村 | 植木 | 鹿島 | 藤森 |
| 松岡 | 松岡 | 松岡 | 鹿島 | 藤森 | 植木 | |
| 植木* | 鹿島* | 加藤* | 藤森* | 西村* | 本道* | |
| 木村* | 本道* | 木村* | 西村* | 木村* | ||
| 特殊外来 | 不妊症 | 不妊症 | 1か月健診 | 不妊症 |
*「予約」のみ
**は「予約・紹介」のみです。
●受付は11時00分までとなります。なお、木曜日のみ10時30分までとさせていただきます。